ϵͳ��Ӳ��֢��SSc����Ҳ��ΪӲƤ������һ�����������Խ����֯����������ΪƤ�����������ٵ���ά������Ѫ�ܲ��䣬�������߿ɳ����������ۣ������ġ��Ρ���������������ϵͳ�ȣ���һ����Ҫ����������������Ч���ϲ��������ʸߡ����Ľ��ص����SSc������������ۼ��ٴ��������ԡ�
01�������
�β�������SSc�������֢֮һ��Ҳ��SSc������������Ҫԭ��֮һ������Ӱ�컼�ߵ�Ԥ�����У��Լ����Էβ��ͷζ�����ѹ��Ϊ������
1.�����Էβ���ILD��
SSc�����4-5���ڳ��ֲ����չ������ILD�ķ��������ILD��SSc������������Ҫԭ��SSc��ؼ����Էβ���SSc-ILD����SSc�����еķ����ʸߴ�Ϊ90%������Լ80%���߿ɱ���Ϊ���صķ���ά����25%-30%���߷�չΪ������ILD[1]����SSc-ILD���߳�������ϵͳ���֢״�����ױ�©������ز��߷ֱ���CT��HRCT���������ȷ��SSc-ILD�没���չ�ɱ���Ϊ�ɿȡ�����������͡����ơ����̡��������ѵ�֢״�����ֽ����Լ��صĺ������ѣ���ĩ�ڿɷ�չ�ɺ���˥������˥�������ʱ��˫��λ��ײ�������ż�“Velcro”������HRCT��Ҫ����Ϊĥ�������ı䡢��״Ӱ�����䲿λ��Ҫ��˫���²��������ĩ�ڿɳʷ��ѷΡ�
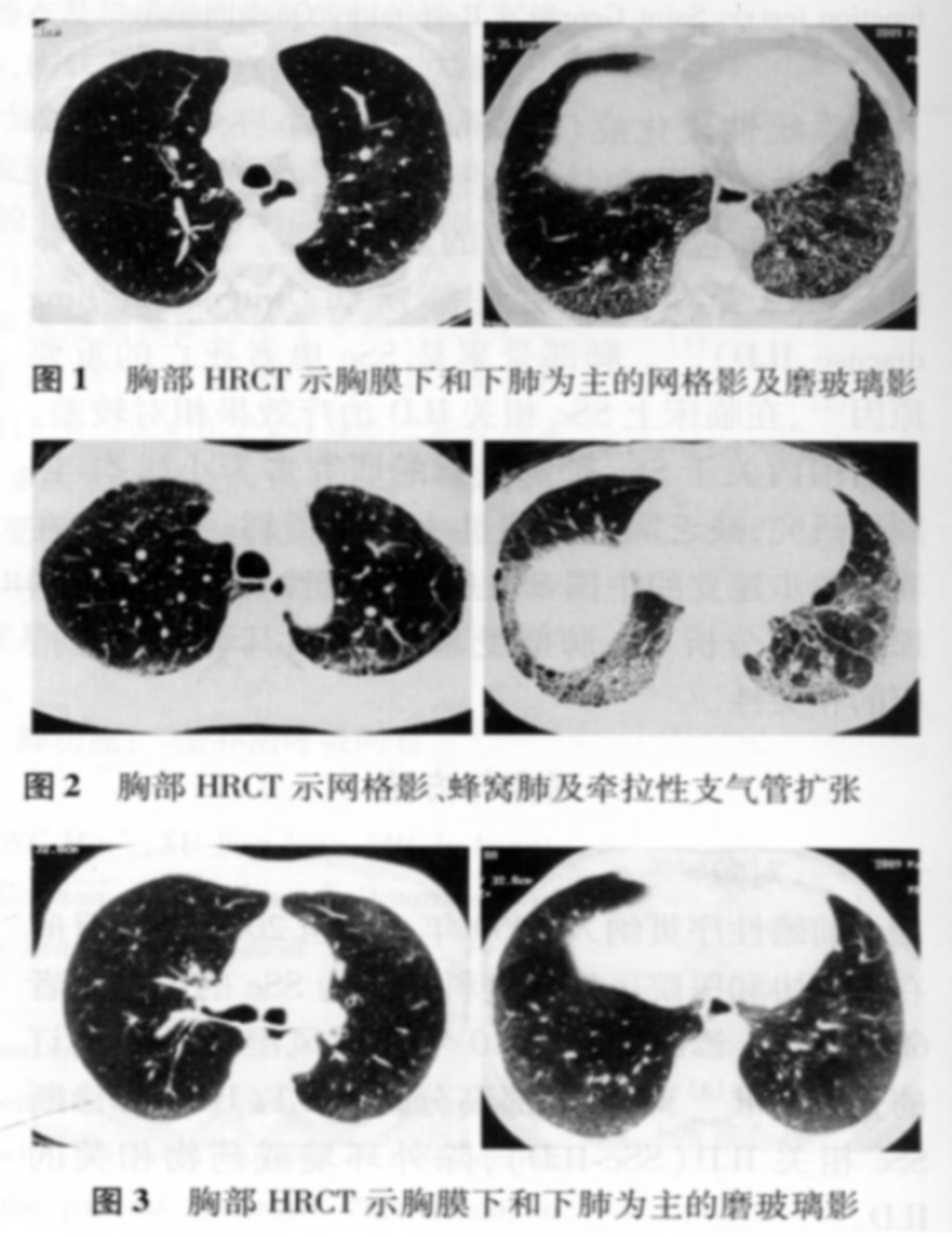
��ͼƬ���ԡ�ϵͳ��Ӳ��֢�ķβ����֡���
�ٴ����������ƽ��飺
2016��ŷ����ʪ�����ˣ�EULAR����ӲƤ�������о���֯��EUSTAR��������SSc�������Ƽ����£����¼��2016 EULAR/ EUSTARָ�ϣ�����SSc-ILD�������Ƽ�Ϊ[5]��SSc-ILD���Ƶ���Ҫҩ�����������Ƽ�����������������CYC����ù��������MMF����������ҩ����ܳ������ƻ��ߵ������λ�����FVC����������MMF��ȣ�ʹ��CYC���ƵĻ��ߣ������Խϲ����һ���Ķ������ã�ͣҩ�����Ըߡ�
ͬ��Ӣ����ʪ��ѧѧ�ᣨBSR����Ӣ����ʪ��ѧ����רҵ��ԱЭ�ᣨBHPR����ͬ������SSc����ָ�ϣ����¼��2016 BSR/ BHPRָ�ϣ���SSc-ILD�������Ƽ�Ϊ[6]��
1������SSc���߾�Ӧ����������ά������̶ȣ����Ʒ���Ӧ���ݼ����Ĺ㷺�ȡ����ضȼ��Ŀ�������������I��A����
2�������Ƽ�ʹ��CYC���ƣ���A/B����MMF ������CYC �ı�ѡҩ��������ҩ��II��B����
2.�ζ�����ѹ��PAH��
PAH�Ƕ��ֽ����֯���ij�������֢������������Ⱥ����Ϊͻ��[2]��Լ15%SSc�������PAH��PAH�ɳ�����SSc����һʱ�ڣ��������������֯����ȣ�SSc��طζ�����ѹ��SSc-PAH����������ˮƽ��ߡ����������[3]��PAH��ILD���ƣ���Ҳ��Ϊ���䣬���ڳ������κ�֢״���没���չ���ֻ�������������������ѡ���ʹ��֢״��SSc����һ������PAH��������Ӱ�컼�ߵ�Ԥ��������֧�����ܴ�������ӣ����������Ͼ��Ե�ʮ�ֱ�Ҫ���ɲ��ö��ַ���������ϣ������ĵ�ͼ��6min�������鼰���೬���ȣ��������ĵ��ܼ�������PAH�Ľ���������������һ�����д��ԣ�������೬������ѳ�Ϊ�ٴ���ɸ������PAH�����������ض�PAH������Ҫ����֮һ���������ȿɴ�90%������ȿɴ�75%����[4]��
�ٴ����������ƽ��飺
2016EULAR/ EUSTARָ�Ͻ��飺SSc-PAH����Ҫ����ҩ���������ࣺǰ�л�����ҩ���Ƥ������������һ�������̼����������ĵ��ܼ��ȷ��PAH��Ӧ����ʹ��һ��ҩ��������ơ�
2016 BSR/ BHPRָ�϶�SSc-PAH�������Ƽ�Ϊ��
1���Ƽ�������SSc���߾����зζ�����ѹ��������רҵ�������Σ���A����
2����Ϸζ�����ѹʱӦ��������Ư�����ܼ��ȵļ������������ϱ���ϣ���Ӧ��һ������ SSc ��ص�����ͷβ�����֢����A����
02������������
��������SSc���������֮һ����Ӱ���ʳ�ܵ����ŵ��κβ�λ������ʳ��������������˶��ϰ�Ϊ�������ź�ֱ����֮��С���ͽ᳦���١�����֢״���ᣬ�������Ծ�֢״���������Σ����ڿɳ�������θ���������ҡ���������Ѫ�����ղ����ۺ����ȡ�
��ͼƬ��Դ��360ͼ�⣩
1.ʳ��
ʳ����SSc����۵���������λ��ռ70%-90%[7]���ٴ�����Ϊ��ʳ���ʸС��عǺ���У������ġ����ἰ����Ż�µȡ����Ų���Ľ�չ������������������ʳ���ס���Ѫ��ʳ���²���խ�Ȳ���֢���������ʹ���ɥʧ������Ӱ�컼�ߵ�����������ֵ��һ����ǣ�1/3��SSc���߿ɷ���Barrettʳ�ܣ��Ӷ����·����ٰ��Ȳ���֢��Σ�������ߡ�
2.θ
10%-80%�Ļ�����θ�����ʵ�֢״����֢״��Ҫ����Ϊ���ġ�Ż�¡����͵ȣ��ɰ���ʳ�����˺��������½�[7]�����ֻ��ߵ�θ�����쳣������θ�䶯�����½��йأ����⣬SScҲ������θ������Һ���ڼ��٣����������½���������ή����θ�ס�����Ȳ���֢�����ķ��ա�
3.����
15%��60%��SSc���߰��г������۵ı��֣������ڳ������۵��ٴ�����ȱ�������ԣ��縹�͡���к�����صȣ����������ֶν�Ϊ���ޣ�����������п��ܱ���[7]��SSc���������쳣���˱���Ϊ�����쳣�����������ϰ��⣬������Ⱥ�Ĺ��ȷ�ֳҲ�ǵ��¸�к��Ӫ���������������½��ij���ԭ��
4.����ֱ��
����ֱ����SSc���ߵڶ��������۵���������λ����50����70����SSc���߱��ֳ��˲�λ�����ϰ���������ʳ��[7]���ڴ�Ӱ���£��������ű�ʱ���е��ű�������ű㲻���У����̷�������������������һ������ֱ����ǻ����������������ѭ����
�ٴ����������ƽ��飺
2016EULAR/ EUSTARָ�Ͻ��飺���ƿ�ͨ���Ŀ������ʩ������˯ǰ����Сʱ̧�ߴ�ͷ������ʳ��ͬʱ�����������ƣ��ر������ӱ����Ƽ���PPI����Ϊ���������۵�һ������ҩ���ʹ���ߵõ���ȷ���ٴ����档θ��С������ʧ�������ô�θ������ҩ�����ơ�
2016 BSR/ BHPRָ�ϵ������Ƽ�Ϊ��
1���Ƽ�ʹ�����ӱ����Ƽ����鰷H2 ������������θʳ�ܷ������������ѣ�������Ҫ������ҩ����C����
2����θ������ҩ��Ͱ����������������������Ѻ�θʳ�ܷ�������C����
3�������ص����ؼ������Ӫ��Ч�����ѵĻ��ߣ��ɿ��Ǹ��賦��Ӫ��֧�����ƣ���C����
4���Ƽ���ϸ���������ؿڷ�����С��ϸ����������������ʹ�ÿ���Ҳ���棨��C����
5����ʹ��ֹкҩ��кҩ���ƻ��ߵĸ�к����أ���C����
03����������
SSc�������۵���Ҫ���Ͱ�����ӲƤ����Σ����������������֢����������߷���������SSc ���ߣ���������������Σ�ա�ӲƤ����Σ���Ƿ�ʪ�����Լ�����һ����֢����Ҫ������Ϻͻ��������Ա��������ܡ�Լ5��-10����SSc���߿ɷ���ӲƤ����Σ��[6]����SSc�����ز���֢֮һ������ӲƤ����Σ�����ΪͻȻ���ָ�Ѫѹ�ͼ�������������Ҫ���ˮƽ�������йء�
�о����֣�ӲƤ����Σ���Σ�����ذ���[6]�����̣�4�ꣻ�㷺�ҽ�չ���ٵ�Ƥ�������·�ƶѪ���·���Ѫ���¼�����RNA �ۺ�ø�������ԣ�ʹ����Ƥ�ʼ������ƣ������ɼ����� 15 mg/d����
�ٴ����������ƽ��飺
2016EULAR/EUSTARָ�Ͻ��飺����ʹ��Ѫ�ܽ�����ת��ø���Ƽ���ACEI�����ƣ���ʹ����Ƥ�ʼ������ƣ�Ӧ���м��Ѫѹ�������ܡ�
2016 BSR/ BHPRָ�ϵ������Ƽ�Ϊ��
1������ӲƤ����Σ����յĻ��������м��Ѫѹ������ÿ��1 �Σ���C����
2������ʶ��ʱ����ACEI���ƵĻ��ߵ�Ԥ��Ϻã���C����
3��������ѹҩ����ACEI������������SSc ��ص�����Ը�Ѫѹ���ƣ���C����
04����������
�������ۿ�����SScֱ�����£�Ҳ�������ɼ̷��Լ�����PAH���£���������ͨ����ʾԤ��Ƿ�ѣ������ʸߡ��������۳����������İ���Һ������ʧ�����������Ź����ϰ��������ļ�������Ϊ���������ص��ļ�����������Σ���ȫ���Լ����йء�
�ٴ����������ƽ��飺
2016 BSR/ BHPRָ�϶�SSc���ಡ��������Ƽ�Ϊ��
������������˥�ߣ�
1��ʹ���������Ƽ����ƻ���ֲ����������������D����
2���ɿ���ʹ��ֲ��ʽ����ת������������D����
3����ʹ��ACEI����ά�������ƣ�Ҳ��ʹ��ѡ����β �������ͼ����ƣ������ܼ�����ŵ������D����
����������Ѫ��������������������˥�ߣ�
1��ʹ�������������������ͨ���������ƣ�����D����
2�����ٴ��о���ʾ��������ͨ�����ͼ��ɼ���SSc���ߵ�����������˥�߷����ʡ�
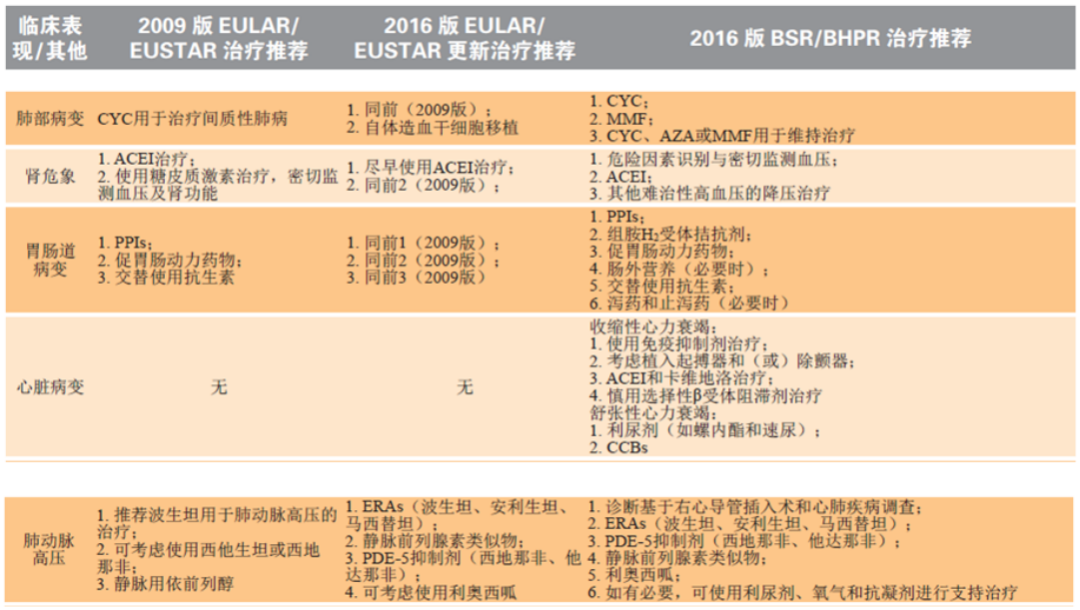
���й�SSc���Ƶ�EULAR/EUSTAR2009 �桢2016 ���Լ�BSR/BHPR 2016 ��Ƚϣ�
������չ��
����Ϊֹ��SSc��Ȼ��һ�ָ�����ս�Եļ�������Ϊ�������������ʵͣ����Ƕ������ӳ̶Ȳ��㡢��ʶ���ޡ�Ŀǰ��SSc��һ�����Ʒ�ʽЧ�����ѣ���ȱ���dz���Ч��ҩ�������Ҫ�滮һ��������ٴ��������Ʋ��ԣ�����θ���������ϰ�����ŵ�����Լ���Ϊ���ص�Ӱ�������ʵ��ġ��Ρ������������ۡ������ɵļ�������Լ��������ټ��������SSc���ߵ�������Ϻ����ơ�
��������Ȼ�������ģ��������о���֤��Ч���SSc�����ʵ����Ʋ��ԣ���֤����ʾ����Ŀǰ�����Ʒ������������������½�[8]����ˣ�������Ҫ���õ��ٴ����ƹ������ԣ���һ������SSc���ߵ������ʣ���������ʼ�������������������ҽѧ�Ľ����ͷ�չ������SSc����ʶ�������룬���ƹ���������������ƣ�